維生素D營養狀況評價及改善專家共識
中國營養學會健康管理分會
中華健康管理學雜志, 2023,17(4): 245-252
【摘要】維生素D是人類必需的一種脂溶性維生素,除發揮調節鈣磷代謝、維持骨健康的功能外,還參與組織細胞的分化、增殖和免疫調節。維生素D缺乏涉及各個年齡,對兒童、孕產婦和中老年人群的影響尤為突出。維生素D營養狀況分為正常、不足、缺乏、中毒四類。維生素D缺乏是全球性問題,其主要原因是陽光直接暴露不足、膳食中缺乏維生素D。孕婦、膚色深的人群(黑人、西班牙人、皮膚黑色素增加者)、肥胖者、兒童和老年人是維生素D缺乏的高風險人群。維生素D缺乏會導致佝僂病、骨質軟化癥、手足抽搐癥、骨質疏松癥,并與癌癥、心血管疾病、糖尿病、慢性腎臟病、自身免疫疾病等相關。維生素D營養狀況評價應依據維生素D缺乏的病因、臨床表現、血生化及骨骼X線檢查,測定血清25(0H)D水平是最可靠的診斷標準。在普通人群中因地制宜進行維生素D營養狀況評價,根據風險及合并危險因素的情況進行分層干預。對于維生素D水平正常或不足人群,應積極預防維生素D缺乏;對維生素D缺乏者,可通過增加戶外活動、日光照射時間、改善膳食維生素D攝入、補充維生素D制劑和鈣劑等方法維持機體維生素D的正常水平。本共識綜合國內外最新研究進展,結合我國國情,對維生素D的營養現狀、缺乏原因及健康風險、評估意義與方法、改善措施等方面展開充分討論,基于循證醫學相關成果,達成專家共識,對于推動在基層和健康體檢(管理)機構開展維生素D營養狀況評價和干預具有一定指導意義。
【關鍵詞】 維生素D;維生素D缺乏;維生素D過量;營養狀況;評價;共識
維生素D是人類必需的一種脂溶性維生素,為開環固醇類物質。20世紀30年代初,人們發現了維生素D并確定了化合物結構。維生素D的主要作用為調節鈣磷代謝,對骨骼神經肌肉系統正常功能的維持有重要作用;近年來的大量研究證實維生素D還具有骨骼外健康效應,參與組織細胞的分化、增殖和活性調節,對機體免疫功能具有調節作用。
維生素D缺乏和不足是全球公共衛生問題之一,涉及各個年齡,對兒童、孕產婦和中老年人群的影響尤為突出。為了更加科學有效地進行維生素D營養狀況評價,我們對國內外關于維生素D的基礎與臨床研究進行全面回顧與分析,結合我國國情撰寫本共識,對維生素D營養狀況評價的篩查對象、篩查方法和干預方式作出了規范化建議,旨在為維生素D營養狀況評價及改善提供切實可行的循證指導。
第一部分 概述
一、維生素D營養狀況判定
維生素D是一類具有環戊氫烯菲環結構的化合物,由類固醇衍生而來,溶于脂肪溶劑,對熱、堿較穩定。維生素D主要在陽光照射下再經皮膚合成,也可從飲食中少量攝取,其中動物食物來源的為維生素D3,植物食物來源的為維生素D2。食物中攝入的維生素D主要在空腸、回腸與脂肪一起吸收,然后在肝臟經25羥化酶的催化合成25羥維生素D[25-hydroxyvitamin D,25(OH)D],最后在腎臟經過1α位羥化成為1,25-雙羥維生素D[1,25-dihydroxyvitamin D,1,25(OH)2D]發揮生物學功能。需要注意的是,維生素D在體內還有其他40余種代謝產物,均發揮不同程度的生理功能,因此,如有維生素D缺乏,單一補充活性維生素D是不恰當的。維生素D及其代謝產物主要通過與維生素D結合蛋白結合運輸到各個靶器官,與維生素D受體結合發揮其相應的生物學效應。最后,被24-羥化酶進一步羥基化而滅活,分解成水溶性代謝物,最終通過膽汁和尿液排出體外。25(0H)D是血液中維生素D的主要循環形式,穩定性好,是公認的評價人體維生素D營養狀況的可靠指標,主要包括25(0H)D2、25(OH)D3兩種形式,其中25(0H)D3是血液中維生素D的主要存在形式;1,25(0H)2D是維生素D在體內的活性形式。維生素D營養狀況可以分為4類:正常、不足、缺乏、中毒。2022年歐洲臨床營養與代謝學會(EuropeanSociety for Clinical Nutrition and Metabolism, ESPEN)微量營養素指南建議對所有維生素D消耗或缺乏風險的人群,進行維生素D狀態測定。
1.維生素D水平正常:人體25(0H)D水平正常參考判定值見表1。
2.維生素D不足:當人體血清(血漿)25(0H)D含量低于正常人群的參考判定值,但高于缺乏參考判定值時,可判定為維生素D不足。
3.維生素D缺乏:當人體血清(血漿)25(OH)D含量低于缺乏的參考判定值時,可判定為維生素D缺乏。長期維生素D缺乏與兒童佝僂病、成人骨質軟化癥、骨質疏松癥有關。
4.維生素D中毒:人體攝入過量的維生素D,出現煩渴、多飲、多尿、腎結石或鈣鹽沉著等高鈣血癥的表現、伴有高鈣尿和低甲狀旁腺素血癥,稱為維生素D中毒,此時血清25(0H)D多>224μg/L(560 nmol/L)。其常見原因有:短期內多次給予大劑量維生素D治療佝僂病;或預防量過大,每日攝入維生素D過多;或大劑量維生素D數月內反復肌肉注射;或誤將其他骨骼代謝性疾病或內分泌疾病診為佝僂病而長期大劑量攝入維生素D等。不同年齡人群維生素D可耐受最高攝入量見表2。
表1 維生素D營養狀況判定指標及參考判定值[μg/L(nmol/L)]
| 判定指標 | 正常 | 不足 | 缺乏 |
|---|---|---|---|
| 血清(血漿) 25(0H)D含量 |
>20μg/L 或>50nmol/L |
>12-<20μg/L 或>30-<50nmol/L |
<12μg/L 或<30nmol/L |
注:25(0H)D單位換算系數=2.5nmol/L。
表2不同年齡人群維生素D的可耐受最高攝入量[μg(U)]
| 年齡 | 最高攝入量 |
|---|---|
| 0-6個月 | 25(1000) |
| 7-12個月 | 38(1500) |
| 1-3歲 | 63(2500) |
| 4-8歲 | 75(3000) |
| 9-18歲 | 100(4000) |
| >19歲 | 100(4000) |
注:維生素D單位換算系數1μg=40U。
二、維生素D營養狀況現狀
維生素D缺乏是一個世界性的問題。造成維生素D缺乏流行的主要原因是陽光直接暴露不足、膳食中缺乏維生素D。孕婦、膚色深的人群(黑人、西班牙人、皮膚黑色素增加者)、肥胖者、兒童和老年人是維生素D缺乏的高風險人群。全球約30%~60%的兒童和成年人存在維生素D缺乏和不足;歐洲國家的維生素D缺乏率為6.9%~81.8%。國外一項研究發現36%的孕婦缺乏維生素D。《2015-2017年中國居民營養與健康狀況監測報告》顯示,2016-2017年中國6~17歲兒童青少年血清維生素D缺乏率為18.6%;男童血清維生素D缺乏率為15.0%,女童為22.7%;城市兒童青少年血清維生素D缺乏率為18.7%,農村兒童青少年為18.5%;2015年中國≥18歲人群血清維生素D缺乏率為21.4%;男性血清維生素D缺乏率為16.1%,女性為26.8%;城市居民血清維生素D缺乏率為24.7%,農村居民為17.8%。
三、維生素D缺乏或過量的健康風險
維生素D缺乏癥主要表現為骨骼疾病,在兒童稱為佝僂病,成人依缺乏程度的不同可引起骨質疏松癥或骨質軟化癥。除與骨骼疾病明確相關外,維生素D也可能與一些疾病有相關性,如癌癥、心血管疾病、糖尿病、慢性腎臟病和自身免疫性疾病等。
(一)維生素D缺乏
1. 佝僂病
佝僂病常發生在日照不足、喂養不當的嬰兒以及出生后生長較快的早產兒。佝僂病患兒的主要表現為手足搐弱、枕禿等低鈣血癥相關的神經肌肉癥狀,以及牙齒萌出延遲、骨骼生長障礙、畸形和易彎曲等。其他造血、免疫等器官功能可能也受到影響。佝僂病典型的骨骼畸形表現為方頭、雞胸、漏斗胸、念珠肋、O型腿和X型腿等。佝僂病一般多見于6個月以內嬰兒。
2. 骨質軟化癥
成年人維生素D缺乏主要表現為骨質軟化癥,特別是妊娠和哺乳婦女以及老年人容易發生。其特點是骨組織礦化不足,骨密度下降。早期癥狀常不明顯,隨著骨軟化加重,主要表現為肌肉無力,脊柱、肋骨、臀部、腿部疼痛。嚴重者可發展為劇烈的全身骨痛,活動和行走時加重。
3. 骨質疏松癥
骨質疏松癥是慢性退行性疾病。其特征為骨密度降低、骨骼微觀結構破壞,以骨骼疼痛、骨折風險增加為特征。維生素D營養狀況差和鈣攝入量低是骨質疏松和骨折發生風險的重要危險因素。當骨質疏松癥患者的血漿25(0H)D濃度<10nmol/L(4μg/L)時,可能同時伴有血漿鈣磷水平降低。
4. 癌癥
維生素D與癌癥的相關性目前仍存在爭議。實驗室和動物研究表明,維生素D可能通過促進細胞分化和抑制轉移來抑制癌變并減緩腫瘤進展;維生素D可能具有抗炎、免疫調節、促凋亡和抗血管生成作用。有研究發現血清維生素D濃度每增加50nmol/L,腫瘤發病率和死亡率總相對危險度分別為0.89(95%CI=0.81~0.97)和0.83(95%CI=0.71~0.96),呈中度負相關。一項薈萃分析納入了前瞻性研究,評估血清25(OH)D水平與癌癥發病率(8項研究)或癌癥死亡率(16項研究)之間的相關性,發現隨著血清25(0H)D水平每增加20nmol/L(8μg/L),癌癥風險降低7%,癌癥死亡率降低2%。3項薈萃分析顯示,補充維生素D不會影響癌癥發病率,卻可顯著降低12%~13%的癌癥總死亡率。但也有相關研究證明血清維生素D濃度的增加并不增加結腸癌、乳腺癌、前列腺癌、肺癌的發生風險。同時,有研究結果顯示,補充維生素D對腫瘤的發生無影響,與安慰劑相比,補充維生素D并不會降低乳腺癌、前列腺癌、結腸癌的發生風險。一項納入10項試驗的薈萃分析研究結果顯示:腫瘤發生的總RR為0.98(95%Cl=0.93~1.03),在各亞組中分析,即使補充維生素D濃度>100nmol/L仍不能減少腫瘤發生。
5. 心血管疾病
多項研究表明,維生素D與高血壓有一定關聯,高血壓患者補充維生素D可減少心腦血管并發癥的發生同。低水平血清25(OH)D,可導致代謝綜合征的發生率升高,出現高脂血癥、胰島素抵抗、高血壓,這些均是心血管疾病發生的高危因素。觀察性研究支持較高的血清25(OH)D水平與較低的心血管疾病發病率和死亡率風險之間存在關聯。例如,一項薈萃分析納入了34項觀察性研究,這些研究對180667例參與者(平均年齡>50歲)進行了13-32年的隨訪,結果顯示,基線血清25(0H)D水平與心血管疾病事件總數(包括心肌梗死、缺血性心臟病、心力衰竭和卒中)和死亡風險呈負相關。總體而言,血清25(0H)D每增加25nmol/L(10μg/L),心血管疾病事件的風險降低10%。對來自丹麥的247574例成年人進行了0~7年的隨訪,發現25(OH)D水平低[約12.5nmol/L(5μg/L)]和高[約125 mmol/L(50μg/L)]與心血管疾病、卒中和急性心肌梗死的死亡風險較高相關。其他納人前瞻性研究的薈萃分析發現,通過血清25(0H)D水平或維生素D攝入量測定的維生素D狀態降低與缺血性腦卒中、缺血性心臟病、心肌梗死和早死風險增加之間存在關聯。
6. 糖尿病
維生素D對胰島β細胞有一定調節作用,胰島β細胞同樣含有維生素D受體,胰島組織同腎臟一樣表達1-α羥化酶。有研究給低水平維生素D患者以及2型糖尿病患者補充維生素D后,減輕了胰島素抵抗并且其血糖水平控制較好。低水平的25(OH)D可能與較低的HDL膽固醇水平、糖尿病、高血壓和代謝綜合征相關。有研究指出,缺乏維生素D可能與糖尿病及糖尿病前期的發生風險增加密切有關。大規模隨機臨床試驗顯示,以1600~4000 U/d的劑量補充維生素D,可以控制血糖或降低糖尿病發病率。糖尿病腎病患者普遍存在維生素D不足,甚至缺乏,補充維生素D或活性維生素D可保護腎功能。維生素D可通過抑制腎素-血管緊張素系、改善內皮血管功能、保護促足細胞、抗氧化應激作用、抗炎作用、改善胰島素抵抗、抑制細胞因子途徑等多方面改善糖尿病腎病。但目前對于維生素D補充劑種類和確切劑量還存在爭議。
7. 慢性腎臟病
維生素D缺乏癥在一般人群中很常見,特別是在慢性腎臟病患者中普遍存在。補充維生素D可能對慢性腎臟病患者有益。維生素D狀態與慢性腎臟病的進展呈負相關,因此慢性腎臟病的診斷和治療指南建議將維生素D的水平維持在30μg/L或更高。“腎臟病預后質量倡議”指南建議,應考慮維持血清水平為25(0H)D<75 nmol/L(30μg/L),以便為3期和4期慢性腎臟病患者提供預防和治療,并應為血清25(0H)D水平<30μg/L的慢性腎臟病患者補充維生素D。在法國一項隊列研究中,當血清25(0H)D水平<18μg/L時,腎透析患者死亡風險增加了30%;比利時一項臨床研究的維生素D推薦劑量為>30μg/L。
8.自身免疫疾病
體內維生素D含量水平與類風濕性關節炎的發展發生關系密切,類風濕關節炎發病部位的巨噬細胞、關節軟骨細胞上均有一種特異性的維生素D受體表達。具有活性的維生素D與細胞內的維生素D受體結合,既可以改善人體骨質疏松,又可以作為催化劑促進人體T、B淋巴細胞和樹突狀細胞抑制炎癥細胞因子如白細胞介素-17、干擾素-γ等的合成,促進抗炎細胞因子的分泌,增強類風濕性關節炎患者的免疫調節作用,改善患者的病情。我國類風濕性關節炎患者普遍存在維生素D受體不足與缺乏,并貫穿疾病始終。研究發現飲食中富含維生素D的婦女,發生類風濕性關節炎的比例最低。補充維生素D可使自身免疫性疾病的風險下降22%,長期補充維生素D有助預防自體免疫疾病,尤其對≥50歲人群。
(二)維生素D過量
過量的維生素D是有毒的。天然食物中維生素D含量通常很低,因此,天然食物引起的維生素D中毒極少發生,接受陽光暴露的人亦不可能發生維生素D中毒,但由于長期攝入大量維生素D補充劑所致過量或中毒時有發生。當維生素D的攝入增加時,循環中25(0H)D的量增高,它是引起維生素D中毒的主要代謝物。在25(0H)D高水平時可和細胞內1,25(0H)2D的受體競爭,而減少了后者的正常形成。高維生素D血癥的患者血中25(0H)D濃度可能比正常個體高15倍,但1,25(OH)D3水平通常沒有顯著變化。維生素D中毒最早出現的癥狀是食欲減退、厭食、煩躁、哭鬧、多汗、惡心、嘔吐、腹瀉或便秘,逐漸出現煩渴、尿頻、夜尿多,偶有脫水和酸中毒。嚴重病例可出現精神抑郁、肌張力低下、運動失調,甚至昏迷、驚厥等。在極端情況下,維生素D中毒會導致腎衰竭、全身軟組織鈣化(包括冠狀血管和心臟瓣膜)、心律失常,甚至死亡。
四、維生素D的生理作用及營養狀況評估的意義
(一)維生素D的生理作用
1. 維持機體鈣、磷平衡
維生素D主要以1,25(0H)D的形式在小腸、骨、腎等靶器官起作用,維持細胞內、外鈣濃度,調節鈣、磷代謝。1,25(0H)2D與甲狀旁腺激素共同作用維持血鈣水平穩定。當血鈣濃度降低時,甲狀旁腺激素分泌增加,刺激腎臟中的1α羥化酶,增加1,25(OH)D的合成,促進腸道鈣磷的重吸收以及腎小管鈣的重吸收;1,25(0H)2D還直接作用于成骨細胞,并通過成骨細胞間接作用于破骨細胞,從而影響骨形成和骨吸收,維持骨組織與血液循環中鈣、磷的平衡。
2.參加體內免疫調節
隨著在體內很多組織、細胞上發現1,25(0H)D的受體,包括單核細胞、巨噬細胞、活化的T細胞、B細胞等,人們提出了1,25(0H)D誘導巨噬細胞混合和分化、調節T細胞功能以及細胞因子分泌等觀點,其中維生素D對單核巨噬細胞功能調節的研究發現維生素D具有的激素樣作用可能在機體免疫調節中起重要作用。目前,維生素D已在治療銀屑病等皮膚疾病中使用。近年來的流行病學研究發現維生素D水平與心血管疾病、2型糖尿病、肺結核等多種疾病的發生風險存在負相關。
(二)維生素D營養狀況評估的意義
維生素D營養狀況評價夠顯著改善維生素D缺乏率,并能從危險因素階段進行干預,提升國民健康水平。維生素D是與健康密切相關的脂溶性維生素,維生素D缺乏和不足均會影響健康。針對維生素D的營養現狀、缺乏原因及危害、防治措施、安全性等方面進行指導,對促進維生素D營養健康至關重要。
第二部分 維生素D營養狀況評價辦法
維生素D營養狀況評價應依據維生素D缺乏的病因、臨床表現、血生化及骨骼X線檢查。應注意早期的神經興奮性增高的癥狀無特異性,僅據臨床表現的診斷準確率較低;血生化與骨骼X線的檢查為診斷的可靠指標;血清25(OH)D水平為最可靠的診斷標準。
一、一般情況
1. 一般信息:年齡,性別,職業等。
2. 膳食史及疾病史
(1)膳食史:詢問最近1~3個月的膳食攝入情況。如飲食是否規律,食欲如何,食物攝入情況,特別注意詢問富含維生素D及相關食物的攝入頻率及數量,有無過量維生素D攝入史,富含維生素D的食物及含量見表3。
(2)健康狀況:詢問疾病史、服藥史(服藥史最好特別指出維生素D補充劑及含有維生素D的補充劑)及個人生活習慣。維生素D缺乏的高危因素分為疾病史(影響維生素D需求量增加、脂肪消化吸收障礙的疾病,如胃腸道慢性疾病、手術史、肝病史、厭食癥等;高血磷、高血鈣、高鈣尿癥及低甲狀旁腺素血癥)和孕婦或乳母(詢問孕周,嬰幼兒應詢問年齡及喂養情況)。
(3)戶外活動:每天白天戶外活動時間是否超過半小時。
表3 常見食物中維生素D含量[μg(U)/100g可食部]
| 食物 | 含量 | 食物 | 含量 |
|---|---|---|---|
| 魚干(紅蹲魚、大馬哈魚) | 15.6(623) | 黃油 | 1.4(56) |
| 奶酪 | 7.4(296) | 香腸 | 1.2(48) |
| 蛋黃(生鮮) | 5.4(217) | 牛內臟 | 1.2(48) |
| 沙丁魚(罐頭) | 4.8(193) | 豬肉(熟) | 1.1(44) |
| 香菇(干) | 3.9(154) | 海鱸魚干 | 0.8(32) |
| 豬油 | 2.3(92) | 干酪 | 0.7(28) |
| 全蛋(煮、煎) | 2.2(88) | 奶油(液態) | 0.7(28) |
| 全蛋(生鮮) | 2.0(80) | 牛肉干 | 0.5(20) |
二、體格檢查
1. 基本項目
由經過專業培訓的檢查人員測量受檢者的身高、體重和腰圍,身高、體重測量采用體檢秤,腰圍測量采用腰圍軟尺(精確到0.1cm);并計算體重指數。
3.神經系統
早期佝僂病與早期維生素D過量有神經系統重疊癥狀,如神經興奮性增高,多汗、煩鬧、易激惹、汗多刺激頭皮而搖頭。維生素D缺乏性手足搐搦癥有手足搐搦多見、嚴重者可表現為喉痙攣,甚至驚厥,并有程度不等的活動期佝僂病的表現。發作停止后,意識恢復,精神委靡而入睡,醒后活潑如常,發作次數可數日1次或1日數次,甚至多至1日數十次。一般不發熱,發作輕時僅有短暫的眼球上竄和面肌抽動,神志清楚。
4.體征
維生素D缺乏性手足搐搦癥隱匿型,可通過刺激神經、肌肉而引出下列體征:面神經征:以手指尖或叩診錘驟擊患兒顫弓與口角間的面頰部(第7腦神經孔處),引起眼臉和口角抽動為面神經征陽性,新生兒期可呈假陽性;腓反射:以叩診錘驟擊膝下外側腓骨小頭上腓神經處,引起足向外側收縮者即為排反射陽性;束臂征:以血壓計袖帶包裹上臂,使收縮壓維持在25mmHg(1mmHg=0.133kPa)以上,5min之內該手出現痙攣癥狀,屬束臂征陽性。6月齡以上患兒維生素D缺乏性佝僂病可表現出一系列骨骼畸形。
三、輔助檢查
1. X線檢查
營養性維生素D缺乏性佝僂病早期骨骼X線可正常或鈣化帶稍模糊。維生素D缺乏活動期可因繼發性甲狀旁腺功能亢進和鈣、磷代謝失常,引起典型的骨骼改變,表現部位與該年齡骨骼生長速度較快的部位相一致;活動期X線顯示長骨鈣化帶消失,干骺端呈毛刷樣、杯口狀改變;骨骺軟骨盤(生長板)增寬(>2mm);骨質稀疏,骨皮質變薄;可有骨干彎曲畸形或青枝骨折,骨折可無臨床癥狀。骨軟化癥X線檢查最常見的現象是骨密度下降、骨皮質變薄、骨質疏松、畸形和骨折。維生素D中毒者可見長骨干骺端鈣化帶增寬(>1mm)致密、骨干皮質增厚,骨質疏松或骨硬化,顱骨增厚,呈現環形密度增深帶,重癥時心、腦、腎、大血管或皮膚有鈣化灶。
2.血尿檢測
維生素D中毒者可出現氮質血癥,脫水和電解質紊亂;早期血鈣升高多>2.75mmol/L,尿鈣呈強陽性(Sulkowich反應),尿常規檢查示尿蛋白和隱血陽性,嚴重時可見紅細胞、白細胞、管型。維生素D缺乏性手足搐搦癥,總血鈣<1.75mmol/L,離子鈣<1.0mmol/L,隱匿期血清鈣多在1.75~1.88mmo/L;典型發作期血清鈣<1.75mmol/L早期佝僂病血清25(0H)D下降,甲狀旁腺激素升高,一過性血鈣下降,血磷降低,堿性磷酸酶正常或稍高。
3.B超檢查
維生素D中毒者重癥時可有腎結石、腎鈣鹽沉著甚至腎萎縮。
4.血清25(0H)D水平測定
25(0H)D是人體中含量最多、最穩定、半衰期最長的維生素D代謝產物,其血清濃度水平是反映維生素D營養狀況的最佳指標。 具體見表1。
第三部分 實施維生素D營養狀況評價的人員機構及流程
一、實施篩查的人員與機構
1. 公共營養師:是維生素D營養狀況評價的主要人員,咨詢者可以通過這個過程獲得改善健康的信息,進而達到改善健康的目的。公共營養師可以進行人體營養狀況評價、管理和指導;進行膳食營養評價、管理和指導;對食品及配方進行營養評價;進行營養知識的咨詢與宣教。
2. 基層醫療機構:是維生素D營養狀況的主要監測機構,在日常初級醫療保障工作中建立良好的維生素D營養狀況評價及管理體系,及時發現具有維生素D缺乏及中毒的人群,主動開展風險篩查,對于促進全民健康具有重要益處。同時,基層醫療機構應建立專業的維生素D相關專業知識的普及流程。
3. 體檢機構:對于常規監測過程中維生素D水平不足及缺乏人群進行全面體檢及建議其至專科就診非常重要。
4. 維生素D營養缺乏人群可能就診的相關科室:維生素D缺乏及過量患者不僅會出現在骨科,還可能會出現在老年科,兒保科及體檢中心等,對于高危人群,如孕婦、兒童及老人等應開展相應評估,如有異常建議其到專科就診。
二、維生素D營養狀況人群篩查的實施流程
在普通人群中因地制宜地進行維生素D營養狀況評估,根據風險及合并危險因素的情況進行分層干預。具體參考值見表1,流程見圖1。
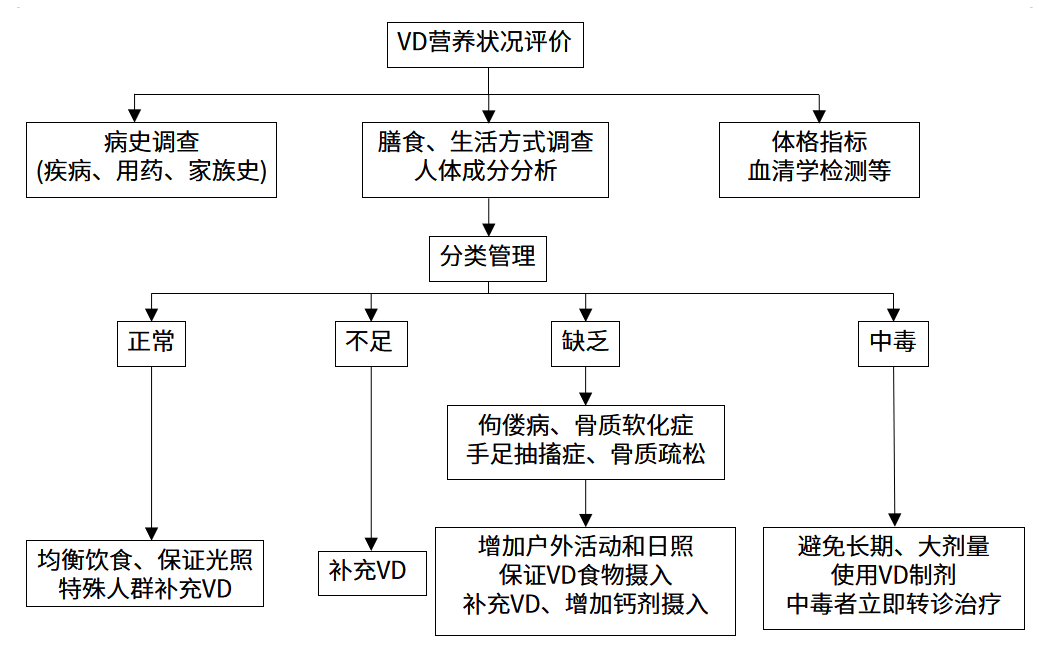
圖1 維生素D營養狀況人群篩查的實施流程
第四部分 維生素D營養狀況改善
一、維生素D營養狀況改善的目的
對維生素D營養缺乏或過量人群進行評價及干預的目的是預防和延緩維生素D相關營養疾病的發生。
二、維生素D營養狀況改善的內容
(一)維生素D水平正常或不足人群,預防維生素D缺乏
1. 保證日光照射
人體所需維生素D約90%由皮膚內合成,每天接受日光照射(包括漫射)約30min即可滿足人體維生素D的需求。
2. 膳食攝入
保證富含維生素D食物攝入,非強化食品中天然維生素D主要來源于動物性食品,如高脂海魚、動物肝臟、蛋黃等,強化食品如配方奶粉、維生素A/D強化牛奶等。
3. 維生素D制劑
針對一些特殊人群,如嬰兒、孕婦、乳母及老年人,應據情況予以維生素D制劑補充約400~800U/d。
(二)維生素D缺乏性佝僂病者予以維生素D治療
1. 增加戶外活動和日光照射平均戶外活動1~2h/d,夏秋季節多曬太陽,主動增加日光照射。
2. 膳食調整保證富含維生素D食物攝入,適當添加補充含鈣豐富食物,如奶及奶制品、豆制品、海產品等或鈣強化食品。
3. 維生素D制劑補充治療可口服或肌肉注射,多以口服為主,可予以每日療法或大劑量沖擊療法,維生素D 2000U/d為最小治療劑量,療程至少3個月,治療3個月后評估治療反應,確定是否需要進一步治療。存在影響胃腸道吸收維生素D情況時,可予以肌肉注射維生素D制劑15~30萬U/次,并根據需要結合口服維生素D制劑治療,用藥2個月左右后隨訪監測,肌肉注射用藥也可根據需要重復使用。若隨訪癥狀、體征無改善應考慮其他病因引起的佝僂病,做進一步檢查或轉診。所有療法均需后續持續補充預防劑量的維生素D。
4. 保證充足的鈣的營養在維生素D缺乏的治療期間非常重要,鈣的補充以從食物中獲取最好,必要時可補充鈣劑。需要注意的是鈣劑補充并不能替代維生素D的補充。
5. 2022年ESPEN微量營養素指南建議對于反復缺乏維生素D的患者,應連續服用維生素D 2個月,劑量為每日4000~5000U(100~125μg),使血液中的25(0H)D水平達到40~60μg/L,還可能需要更多的劑量。缺乏的嚴重程度和治療所需的劑量將決定血液測定的頻率,以保證療效和安全性。
(三)維生素D中毒的預防及治療
避免長期、大劑量使用維生素D制劑,如采取大劑量沖擊療法,需注意監測血清25(0H)D水平防止出現維生素D中毒。中毒者應立即停服維生素D制劑,轉診至內分泌專科進一步處理。
(四)膳食維生素D推薦攝入量
維生素D的推薦攝入量詳見表4。脂肪含量高的海魚、蛋黃、動物肝臟和奶油中維生素D含量相對較多,奶和瘦肉中含量較少,強化維生素D食品中含量差異較大。常見食物中維生素D含量見表3。
表4 膳食維生素D的推薦攝入量[μg(U)]
| 年齡 | 推薦攝入量 |
|---|---|
| 0-12個月 | 10(400) |
| 1-13歲 | 15(600) |
| 14-18歲 | 15(600) |
| 19-50歲 | 15(600) |
| 51-70歲 | 15(600) |
| >70歲 | 20(800) |
注:維生素D 單位換算關系1μg=40U。
三、維生素D缺乏或過量人群的隨訪管理
1. 建立健康檔案,登記個人信息:以社區衛生服務中心或定點醫療服務單位為依托,建立人群健康檔案,完善個人信息的登記,形成連續的、可追蹤風險管理模式。
2. 定期隨訪:每3~6個月進行面對面或電話訪談,了解人群目前的飲食、運動情況,提醒正在接受臨床干預的高危人群定期完成干預效果評估并及時記錄相關數據,并與建檔數據及上一次評估數據進行比較,及時掌握動態變化。
3. 監測轉歸:所有高危人群每年至少進行1次檢測;所有接受干預的高危人群,應根據前述的干預效果評估要求進行臨床轉歸的監測。
第五部分 總結與展望
維生素D在所有的脊椎動物包括人類中的主要生理功能是維持血清鈣和磷的濃度在正常范圍內,近年來的大量研究證實維生素D還具有骨骼外健康效應,參與組織細胞分化、增殖和活性調節,對機體免疫功能具有調節作用。針對維生素D的營養現狀。缺乏原因及危害、防治措施、安全性等方面進行指導,對促進維生素D營養健康至關重要。
本專家共識為人群提供了一個經濟效益高、可操作性強的維生素D營養狀況篩查及管理模式,通過篩查-干預-評估環節的循環往復,能更好地實現維生素D水平預防或過量預防關口前移的目標。
參考文獻

相關產品



 蘇公網安備32011202001302
蘇公網安備32011202001302